國內安寧發展品質,其實,正面臨嚴峻的挑戰。
《經濟學人》去年10月發表了全球80個國家地區死亡質量指數(Quality of Death Index)調查報告(如附表一),台灣在這項評比中名列亞洲第一、全球第六;台灣多年來在有心人士推動下,安寧療護漸成了醫療基本人權之一,讓末期病人得以「善終」、家屬能「善別」,創造「病人贏、家屬贏、醫院贏、國家贏」四贏局面,實屬不易。
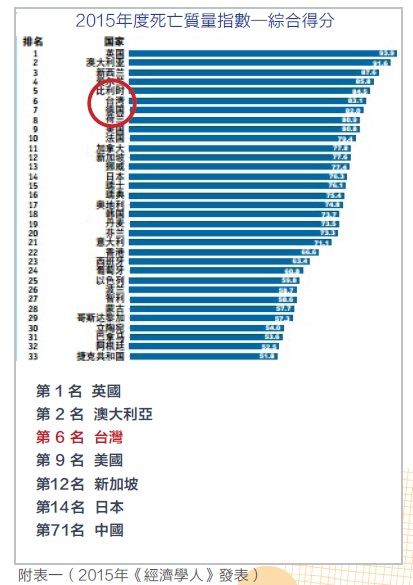
然而,在為安寧國際排名沾沾自喜同時,我們也不要忘了:台灣醫療改革基金會才在一年前公布全台各地安寧療護實施及資源分布調查結果,發現在人生最後一哩路想安寧善終,竟有35個鄉鎮辦不到,意即台灣安寧療護還存在嚴重的城鄉差距問題。此外,基於過去出身民意代表及社政專業身分,長期接觸基層民意及社工,並關切安寧療護發展,故而時有民眾與我分享或申訴安寧種種問題。
曾有多位安寧療護專科醫師及病人家屬反映,「安寧療護不安寧」、「在安寧病房受到的照護很糟糕」或「感覺像受到二度傷害」,而我在深入了解後也發現,除了資源的寡與不均等「量」的問題外,國內安寧療護發展二十餘年來,顯然也面臨了「品質」的考驗。這些問題中有部分是執行問題,但,制度、政策的偏差更值得關切,這也是造成國人對安寧療護的感受與國際評比有所落差的關鍵。
基於此,去年底藉監察院巡察行政院之便,我提出了以下對安寧現階段發展的關切,誠懇希望未來新政府能對安寧療護發展和推廣多加關切,讓它真正成為國人生命終點的安心寄託。
專業訓練 豈可便宜行事?
按世界衛生組織(WHO)定義,安寧療護是由一群受過「嚴格訓練」的專業團隊所提供的個別化全人照顧,以滿足末期病人其身、心、靈及社會性需求。衛生福利部103年起推動「社區安寧照護」,希望結合社區與地區醫療資源,讓末期病人在地老化、返家善終,安詳且有尊嚴地走完這一生。在醫界要求下,健保署將提供社區安寧療護服務的醫院分為甲、乙兩類, 後者的醫護人員專業訓練只需上課13小時、見習8小時,總計21小時,且見習方式還可以視訊取代;經此極短期訓練,即可對末期病人提供安寧照護服務,並申請健保給付。
上課13小時 即可認証?
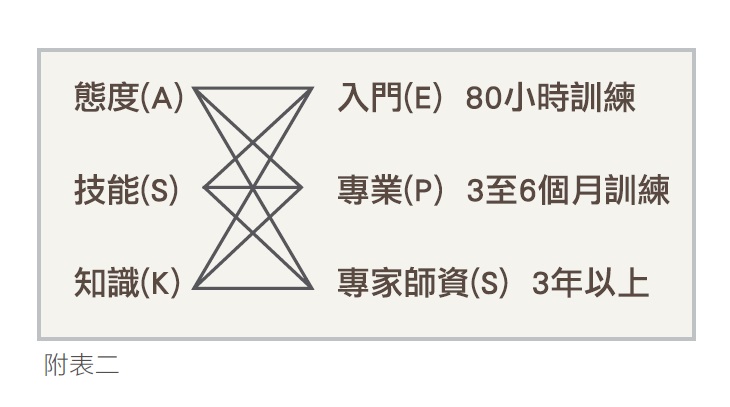
反觀甲類醫院的安寧醫療專業人員,單單入門訓練即需80小時,其必備能力包括:存活期預估、預後預估、疾病的軌線預估、協助病人設定療護目標及優先次序、症狀控制、舒適護理、心理、社會及靈性的療護、溝通與訊息傳遞、相關倫理考慮、停止不適當治療之倫理與法律考慮與抉擇、死亡前後對家屬的照護及具備反省能力等12項(如附表二)。單以末期病人症狀為例(如附表三),非經嚴格的教育訓練,難以培養臨床鑑別的知識與處理技巧,且末期病人身、心、靈問題複雜且多元,照護困難度高,區區13小時課程、8小時臨床見習,臨床照護人員不可能因而具備應有的專業知識,其理至明。

我們不妨看看以下統計:自103年1月起,接受乙類訓練的醫師177人、護理人員218人,然而至104年9月30日止,實際投入社區安寧服務的醫師62人、護理人員72人;同期間,社區安寧院所計32家、照護人數331人,其中,區域醫院照護163人、地區醫院41人、居家護理所124人、基層診所僅3人。
為了解成效不彰原因,我曾實地訪查發現,乙類人員多不認為經此「簡易、速成」的安寧療護培訓後,已具備安寧服務之基本專業能力,而民眾對乙類安寧醫院所提供的服務品質亦不具信心,寧排隊等候入住甲類安寧病房。由此可見,甲、乙分類並未讓大醫院安寧病房的等候名單獲得紓解,而乙類得到健保給付,卻未得到民眾青睞;如此的安寧發展未見達到普及目的,卻可能傷及好不容易發展至今的安寧服務水準及品質,豈能不慎?
評鑑後仍需稽核 給付應依品質分級
安寧療護服務品質如何?末期病人及家屬的選擇、民眾的口碑,常是最實際的指標,足以反映社會對醫院安寧照護品質的信心。然,不可否認的是,當前安寧療護服務水準確實參差不齊,時見民眾申訴,以成大醫院為例,103年安寧病床占床率91.56%,平均每星期有20名病人在等待入住名單上,但鄰近的衛福部立臺南醫院,101~103年占床率僅0.6%~7.4%,104年1~9月安寧療護住院人數19人,由此可知,即使醫院設有安寧病床,民眾未必願意入住,甚至寧以有限的生命,在其他醫院安寧病房等待病床,其間差別就在於照護品質;提升安寧品質,才能有效運用現有資源發展安寧。
何提升或保障醫院安寧療護服務品質?衛福部的醫院評鑑標準中,已納入安寧療護項目,然而,該評鑑內容僅就安寧療護的軟、硬體設備,包括教育訓練、人力配置及硬體設施等基本結構面評核,即使通過評鑑,也僅能說明符合安寧最起碼標準,並無法呈現服務品質。最值得關切的是,誰來為評鑑把關?以目前安寧醫院評鑑的執行情形,實令人耽憂,不僅聘請不具安寧學養和實務經驗者主其事,還經常發生「外行評鑑內行」情形,甚至還有評鑑評語及意見與國際的安寧理念扞格,造成臨床人員困擾,莫衷一是。
例如安寧病房最受病人歡迎的按摩洗澡設備、協助家屬度過急性哀傷期的往生室,是全球安寧病房的基本設置,但在國內,醫院評鑑卻將這兩個項目剔除,健保也不給付,實令人啼笑皆非。
為了確保安寧療護發展及服務品質,讓台灣死亡品質名列全球前茅的美名不淪為空談,在此籲請衛生福利部針對乙類安寧醫院的人員訓練、資格、服務情形、健保給付各面向進行檢討,並盤點已經受過甲類安寧療護專業訓練之人力,重新規劃這些專業人力的運用,務實擬訂社區安寧療護發展策略。
以下乃平日訪查安寧療護落實情形,兼訪談臨床安寧服務專業人員和專家所得,關乎安寧療護品質的幾個問題面向和建言,在此借箸代籌,希望行政院能加以重視,並敦促衛生福利部落實。
評鑑應由安寧專業人士參與
評鑑醫院安寧療護項目,應有具安寧學術、實務經驗及了解國際安寧潮流的專業團體代表參與,例如由台灣安寧緩和醫學學會、台灣安寧緩和護理學會派遣至少一名專家參與評鑑,由內行看門道,才能真正看出醫院安寧品質及服務的缺失,提供具體改善建議,如此的評鑑才具意義。
值得注意的是,評鑑也非安寧品質的保障,畢竟一次性評鑑容易流於形式,長期、常態性的服務是否能維持一定水平?建議應建立評鑑後稽核機制,不定期抽查醫院提供安寧療護服務情形,並糾正相關缺失;須知安寧服務的對象是處於人生最後時光的病人,安寧目的即在提供他們最輕的負擔、最好的服務;沒有稽核功能的評鑑,無異於鼓勵醫院為了爭取給付,只做表面工夫;健保署應依據評鑑及稽核結果,將醫界提供的安寧服務品質分級給付。
人力、病床、訪視標準 應合理
與安寧療護品質息息相關的是安寧病房的護理人力配置及居家安寧療護訪視次數。目前國內安寧病房護理人力與病床數比為一比一,此已屬最低國際標準,據言醫界每每以護理人力緊張為由,要求再降低,安寧實務界期期以為不可;以目前安寧病房護理人力流動頻繁,即不難理解中:護理人力負擔過於沈重,加上目睹病人不斷失落所帶來的負面情緒,往往讓本來一腔熱血投注安寧的護理人員,轉而求去;若政府修訂人力比、再降低,安寧病房將永遠面對護理人力來來去去,熱身和訓練尚且不足,何以言服務品質?
據稱,健保正在研擬整合一般居家、呼吸居家照護、安寧居家療護服務,並將訪視次數提高到每月一百人次;此舉本意在讓醫院彈性運用護理人力,以增加收入,但很可能因此犧牲居家安寧品質,因為安寧需要更多、更細膩的醫病與護理互動,才能完成末期安寧病人身心照護目標,目前安寧的醫護人員訪視次數,每月上限訂為45次,對照實際執行次數,此一上限已近不可思議,未來還要放寬到一百次,此雖為多合一居家服務之上限,以現行醫護人員服務量遠不及此,這種給付也將扭曲服務的內容與品質,請健保署三思而行,唯有訂定合理標準,才能讓病患享有優質照護品質,又不致造成醫護過度負荷。
安寧服務對象 不應有疾病限制
死亡是人生所不可免,善終也是每個人的心願;安寧療護,是為了在疾病已屆末期,提供病人支持系統,以增進病人及其家屬生活品質,實為善終的重要選項。然而,安寧療護在國內發展,初始以癌症起步,後來雖發展共同照護,並擴及八大非癌疾病,但目前我國安寧療護收案條件僅限於十大疾病。按世界衛生組織(WHO)定義,只要是「威脅生命的疾病」到了生命末期,都可列為安寧療護照顧的對象,先進國家如英、美、歐洲,對安寧療護實施對象也早已沒有疾病區別。建議衛生福利部能參考先進國家作法,只要病人需要,就可接受安寧療護,健保就提供給付,善終,是每個人的權利,不應規定非得生那一種病才可以。衷心希望:國內安寧大傘能庇護每一行至終點、需要依靠的人。
